Аллергодерматозы
Последнее обновление: 21.11.2022
Аллергодерматозы – гетерогенная группа заболеваний кожи, ведущее значение в развитии которых придается аллергической реакции немедленного или замедленного типа.
В эту группу включают аллергические дерматиты, токсидермии (их мы рассмотрели выше), экзему, атопический дерматит, крапивницу.
Экзема
Экзема – хроническое рецидивирующее заболевание кожи аллергического генеза, характеризующееся поливалентной сенсибилизацией и полиморфной зудящей сыпью (везикулы, эритема, папулы).
В развитии сенсибилизации при экземе играют роль как экзогенные (химические вещества, лекарственные, пищевые и бактериальные аллергены), так и эндогенные (наличие очагов хронической инфекции, промежуточные продукты обмена) факторы.
Характерны также функциональные нарушения ЦНС и вегетодистонии с преобладанием парасимпатических влияний, нейроэндокринные нарушения, изменения функциональной активности пищеварительного тракта, обменных процессов, трофики тканей. Большое значение в развитии истинной экземы придается рефлекторным влияниям, исходящим из ЦНС, внутренних органов и кожи, а в развитии микробной и профессиональной экзем – сенсибилизации соответственно к микроорганизмам или химическим веществам. Обострения экземы возникают под воздействием психоэмоциональных стрессов, нарушений диеты, контактов с химическими веществами и другими аллергенами.
Выделяют следующие основные формы экземы: истинная, микробная, себорейная, профессиональная, детская.
Клиническая картина
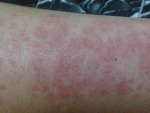
Истинная экзема обычно начинается остро в любом возрасте, протекает толчкообразно с частыми рецидивами и, как правило, переходит в хроническую стадию с периодическими обострениями. В острую стадию процесс характеризуется высыпанием микровезикул, расположенных на отечном гиперемированом фоне. Везикулы быстро вскрываются, обнажая мелкие точечные эрозии (экзематозные колодцы), отделяющие серозный экссудат (мокнутие). По мере стихания воспалительных явлений количество везикул уменьшается, эрозии подсыхают и на поверхности очагов появляются отрубевидное шелушение и мелкие корочки от ссохшихся везикул. Одновременное существование нескольких первичных (эритема, везикулы) и вторичных (эрозии, корочки, чешуйки) элементов создают картину ложного (эволюционного) полиморфизма. Переход процесса в хроническую стадию совершается постепенно, сопровождаясь появлением застойной эритемы, участков папулезной инфильтрации, лихенификацииции кожи с чешуйками и трещинами. Очаги истинной эритемы имеют различную величину, нечеткие контуры и чередуюся с участками здоровой кожи. Процесс обычно симметричный и локализуется преимущественно на тыле кистей, предплечий, стоп, у детей – на лице, ягодицах, конечностях, груди. Беспокоит зуд.
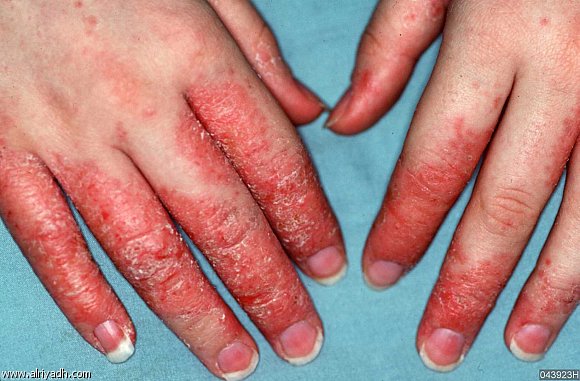
Процесс может захватить и другие участки кожного покрова (вплоть до вторичной эритродермии). Вариантом истинной экземы является дисгидротическая экзема, локализующаяся на ладонях, подошвах и боковых поверхностях пальцев и характеризующаяся появлением множества мелких с плотной покрышкой пузырьков 1—3 мм в диаметре, напоминающих разваренные зерна риса. Эритема в очагах поражения из-за большой толщины рогового слоя в этих зонах выражена слабо. Очаги дисгидротической экземы в развитом виде четко отграничены и нередко окружены ободком отслаивающегося рогового слоя, за пределами которых при обострении можно видеть новые везикулы. В центре очагов видны также микроэрозии, корочки, чешуйки.
Микробная экзема чаще возникает вследствие вторичной экзематизации очагов пиодермии, микоза (микотическая экзема), инфицированных травм, ожогов, свищей (паратравматическая экзема), на фоне трофических нарушений на нижних конечностях с явлениями трофических язв, лимфостаза (варикозная экзема). Очаги поражения при этом часто располагаются асимметрично, имеют резкие границы, округлые или фестончатые очертания, по периферии которых часто виден воротничок отслаивающегося рогового слоя. Очаг представлен сочной эритемой с пластинчатыми корками, после удаления которых обнаруживается интенсивно мокнущая поверхность, на фоне которой отчетливо видны ярко-красные мелкие точечные эрозии с каплями серозного экссудата. Вокруг основного очага видны микровезикулы, мелкие пустулы, серопапулы. Своеобразной разновидностью микробной экземы является нуммулярная (монетовидная) экзема, характеризующаяся образованием резко ограниченных округлых очагов поражения диаметром от 1,5 до 3 см и более синюшно-красного цвета с везикулами, серопапулами, мокнутием, чешуйками на поверхности. Очаги поражения чаще локализуются на тыле кистей и разгибательных поверхностях конечностей.
Экзема себорейная часто ассоциируется с наличием в очагах поражения Pityrosporum ovale. Антигенную роль могут играть также грибы рода Candida и стафилококки. К развитию заболевания предрасполагают себорея и связанные с ней нейроэндокринные расстройства. Поражаются волосистая часть головы, лоб, складки кожи за ушными раковинами, верхняя часть груди, межлопаточная область, сгибы конечностей. На волосистой части головы на фоне сухой гиперемированной кожи возникает большое количество серых отрубевидных чешуек, серозных желтых корок, после снятия которых обнажается мокнущая поверхность. Границы очагов четкие, волосы склеены. В складках кожи – отек, гиперемия, глубокие болезненные трещины, по периферии очагов – желтые чешуйки или чешуйко-корки. На туловище и конечностях появляются желто-розовые шелушащиеся пятна с четкими границами, в центре очагов – иногда мелкоузелковые элементы.
Экзема у детей проявляется клиническими признаками истинной, себорейной и микробной экзем, при этом эти признаки могут комбинироваться в различных сочетаниях, на одних участках могут преобладать признаки истинной, на других себорейной или микробной экземы. Признаки экземы у детей (обычно находящихся на искусственном вскармливании) возникают в возрасте 3—6 мес.
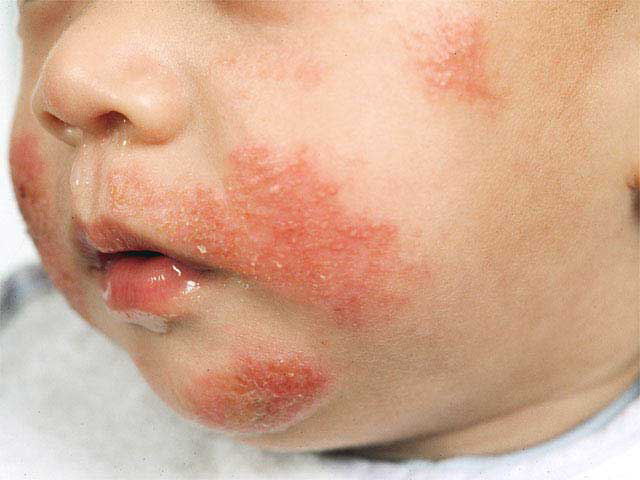
. Клиническая картина себорейной экземы может развиться уже на первых месяцах жизни. Сыпь локализуется на волосистой части головы, лбу, щеках, ушных раковинах, в заушных и шейных складках. Представлена участками гиперемии, инфильтрации, шелушения с экскориациями, но без папуловезикулезных элементов и мокнутия. Кожа в складках мацерирована, за ушными раковинами – трещины. Иногда экзема проявляется признаками микробной (нуммулярной) экземы. Очаги поражения симметричные, границы их нечеткие. Кожа в очагах поражения гиперемирована, отечна, на этом фоне располагаются микровезикулы и участки мокнутия в виде колодцев, а также желто-бурые корки, чешуйки, реже папулы. Вначале поражаются щеки и лоб (носогубной треугольник остается интактным), затем процесс распространяется на волосистую часть головы, ушные раковины, шею, разгибательные поверхности конечностей, ягодицы, туловище. Дети страдают от зуда и бессонницы
Экзема профессиональная – аллергическое заболевание кожи, развивающееся вследствие контакта с раздражающими ее веществами в условиях производства. Вначале поражаются открытые участки кожи: тыльные поверхности кистей, предплечья, лицо, шея, реже – голени и стопы. Очаги поражения гиперемированы, отечны, с наличием везикул, мокнутия и зуда. Со временем появляются признаки, характерные для истинной экземы. Течение длительное, но регресс быстро наступает после устранения контакта с производственным аллергеном. Каждое новое обострение протекает тяжелее. Диагноз устанавливается профпатологом на основании анамнеза, клинических проявлений, течения заболевания, выяснения условий работы и этиологического фактора болезни. Повышенная чувствительность к производственным аллергенам выявляется с помощью кожных проб. Больного профессиональной экземой необходимо перевести на работу вне контакта с производственными аллергенами, раздражающими кожу веществами, неблагоприятными физическими факторами; при упорном течении профессиональной экземы больного освидетельствуют для определения инвалидности по профзаболеванию.
Экзема течет хронически с периодами обострений и ремиссий и часто осложняется присоединением пиодермии.
Лечениекомплексное: ликвидация нервных, нейроэндокринных нарушений, санация очагов хронической инфекции, гипоаллергическая диета.
С целью устранения невротических расстройств назначают седативные средства (экстракт валерианы, настойка пустырника, и др.). Широко применяют антигистаминные и противомикробные препараты.
При тяжелых, распространенных формах экземы назначают внутрь кортикостероидные гормоны (преднизолон 20—40 мг/сут с последующим снижением и отменой) в сочетании с препаратами калия, кальция.
При изменениях пищеварительного тракта назначают ферментные препараты: абомин, фестал, креон и др., при дисбактериозе –бифидо и лактобактери.
Физиотерапевтические методы: электрофорез и ультрафонофорез лекарственных препаратов, УФ-облучение (субэритемные или эритемные дозы), иглорефлексотерапия, озонотерапия.
Наружное лечение: при острой мокнущей экземе применяют примочки с 2% борной кислотой, , таннином 0,025% нитратом серебра, и др., после прекращения мокнутия – масляные, водные или водно-спиртовые болтушки, затем пасты или охлаждающие кремы (1—10% ихтиола; с 5—20% нафталана; с 2—5% серы; с 2—5% дегтя; с 1—2% борной кислоты и др.) или кремы с кортикостероидными гормонами ( целестодерм , элоком и др.).
Наружное лечение: при острой мокнущей экземе применяют примочки с 2% борной кислотой, нитратом серебра, и др., после прекращения мокнутия – масляные, водные или водно-спиртовые болтушки, затем пасты или охлаждающие кремы (1—10% ихтиола; с 5—20% нафталана; с 2—5% серы; с 2—5% дегтя; с 1—2% борной кислоты и др.) или кремы с кортикостероидными гормонами ( целестодерм , элоком и др.).
Для профилактики экземы важное значение имеют соблюдение правил личной гигиены, рациональное лечение очагов пиодермии, микоза стоп, аллергического дерматита, а также заболеваний пищеварительного тракта и других интеркуррентных заболеваний. Больным экземой рекомендуется гипоаллергенная диета. Запрещается употребление алкоголя, соленых ,копчёных и острых продуктов, консервов, цитрусовых, недопустим контакт с производственными и бытовыми (стиральные порошки и др.) аллергенами.
У детей находящихся на грудном вскармливании, назначают гипоаллергенную диету матери, а при отсутствии грудного молока- специально адаптированные пищевые смеси (содержащие частично или полностью гидролизованный белок коровьего молока).
В профилактике экземы у детей важное значение имеют дегельминтизация, санация очагов хронической инфекции. Профилактика профессиональной экземы предусматривает улучшение санитарно-технических и санитарно-гигиенических условий труда на производстве, обеспечение рабочих средствами индивидуальной защиты кожи, в том числе и дерматологическими. Больные экземой подлежат диспансерному наблюдению у дерматолога.
Атопический дерматит
Атопический дерматит (син.-нейродермит) – наследственный аллергический дерматоз с хроническим рецидивирующим течением, проявляющийся зудящей эритематозно-папулезной сыпью с явлениями лихенизации кожи.
Атопический дерматит – один из самых частых дерматозов, развивающихся с раннего детства и сохраняющихся в той или иной степени выраженности в пубертатном и взрослом возрасте.
Атопический дерматит является проявлением генетической предрасположенности (атопии) к аллергическим реакциям, особенностями иммунологической реактивности организма – гипериммуноглобулинемией ε (ε -атопия) со склонностью к иммунодефициту, ферментативной недостаточности. Проявлению заболевания у детей способствуют интоксикации, токсикозы и искусственное вскармливание ребенка. Неблагоприятными факторами, усиливающими проявления заболевания, провоцирующими его обострения, являются бактериальные, вирусные или грибковые инфекции, пищевые, бытовые и производственные аллергены, психоэмоциональные нагрузки, в том числе связанные с различными социально-экономическими факторами (урбанизация, изменения характера питания, жилищных условий, труда и отдыха и др.); а также имеют значение метеорологические факторы (резкие перепады температуры, недостаточная инсоляция, влажность воздуха, химический состав воды, почвы, воздуха и др.).
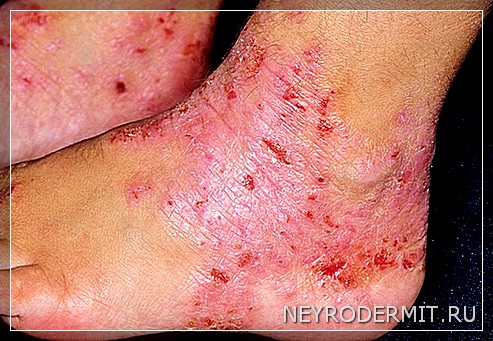
Клиническая картина проявляется обычно в раннем детском возрасте (на 2—3-м месяце жизни или несколько позже). Заболевание может продолжаться долгие годы, характеризуясь ремиссиями в основном в летний и рецидивами в осенний периоды года. Выделяют несколько фаз развития процесса: младенческая (до 3 лет), детская (от 3 до 7 лет), пубертатная и взрослая (8 лет и старше). Ведущим постоянным симптомом во все стадии течения атопического дерматита является интенсивный, постоянный или приступообразный зуд кожи. В младенческой и детской фазах наблюдаются очаговые эритематозно-сквамозные высыпания со склонностью к экссудации с образованием везикул и участков мокнутия на коже лица, ягодиц, конечностей.
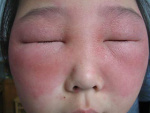
В дальнейшем в пубертатной и взрослой фазах доминируют эритематозно-лихеноидные высыпания слабо-розового цвета с тенденцией к расположению на сгибательных поверхностях конечностей и образованием в локтевых сгибах, подколенных впадинах, на шее зон лихенизации(утолщение кожи, усиление её рисунка) и папулезной инфильтрации кожи. Характерны сухость, белый стойкий дермографизм. Поражение кожи может быть локализованным или распространенным. В типичном случае поражение кожи выражено на лице, где имеются симметрично расположенные не островоспалительные эритематозно-сквамозные очаги с нечеткими контурами преимущественно в периорбитальной области, в зоне носогубного треугольника, вокруг рта. Веки отечны, утолщены, выражена периорбитальная складчатость, губы сухие с мелкими трещинами, в углах рта – заеды (атопический хейлит). На коже шеи, груди, спины, преимущественно сгибательных поверхностей конечностей имеются множественные мелкопапулезные (милиарные) элементы бледно розового цвета, на фоне слабовыраженного покраснения кожи. В области боковых поверхностей шеи, локтевых сгибов, лучезапястных суставов, подколенных впадин выражена папулезная инфильтрация кожи и утолщение: кожа грубая застойно-красного цвета, с утрированным кожным рисунком. В очагах поражения выражены мелкопластинчатое шелушение, трещины, экскориации. В тяжелых случаях процесс отличается упорством, очаги лихенизации( утолщения кожи) захватывают большие площади, возникая также на тыле кистей, стоп, голенях и других зонах.
Атопический дерматит часто осложняется пиококковой и вирусной инфекцией, сочетается с вульгарным ихтиозом различной степени выраженности. У больных атопическим дерматитом и их родственников выявляют различные другие аллергические заболевания (бронхиальную астму, поллиноз и др.).
Лабораторные исследования позволяют выявить характерную для атопического дерматита патологию и включают клинические анализы крови и мочи, определение уровня Ig Е к аллергенам.
Лечение включает гипоаллергенную диету. Назначают также энтеросорбенты (активированный уголь, лактофильтрум, полисорб и тд). Показано назначение антигистаминных препаратов.
Проводят комплекс мероприятий, нормализующих деятельность желудочно-кишечного тракта и устраняющих дисбактериоз (ферменты, лакто- и бифидобактерии). Для воздействия на ЦНС и вегетативную систему назначают седативные средства (отвары и настойки валерианы, пустырника, пиона). Из физиотерапевтических средств используют УФО, электросон.
Наружно используют кортикостероидные мази. крема (адвантан, лоринден С, целестодерм. локойд и др.), противовоспалительные крема( элидел, пртопик). Рекомендуется диспансерное наблюдение и санаторно-курортное лечение в теплом южном климате.
Крапивница
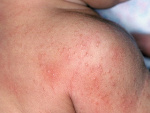
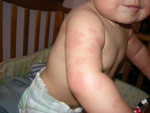
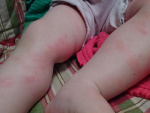
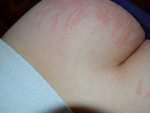
Крапивница – аллергическое заболевание кожи и слизистых оболочек, характеризующееся образованием эфемерных высыпаний – волдырей, сопровождающихся зудом и жжением. Различают крапивницу острую и хроническую.
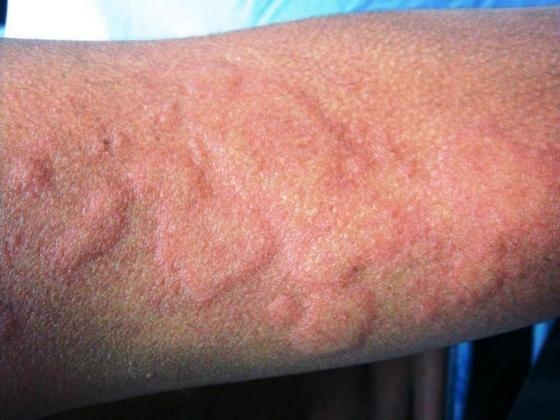
Этиология и патогенез. Причинами развития острой крапивницы являются различные экзогенные раздражители (крапива, укусы и прикосновения насекомых), физические агенты – холод (холодовая крапивница), солнечные лучи (солнечная крапивница), пищевые продукты (рыба, раки, яйца, клубника, мед и др.), лекарственные средства (аминазин, витамины группы В. лечебные сыворотки, вакцины).
Причинами развития хронической крапивницы являются очаги хронической инфекции, хронические болезни пищеварительного тракта (желудка, кишечника, поджелудочной железы, печени), крови, эндокринной системы. У детей причиной хронической крапивницы могут быть глистные инвазии, у взрослых – лямблиоз, амебиаз. Роль аллергенов могут играть токсичные вещества, не полностью расщепленные белки. В основе развития крапивницы, как правило, лежит аллергическая реакция гиперчувствительности немедленного типа, представляющая собой анафилактическую реакцию кожи на биологически активные вещества. Решающую роль в образовании волдырей при крапивнице играют функциональные сосудистые нарушения в виде повышения проницаемости капиллярной стенки, преимущественно в отношении плазмы. В развитии этих сосудистых нарушений важную роль играют медиаторы воспаления – гистамин, серотонин, брадикинин. В развитии крапивницы от физических воздействий участвует ацетилхолин (холинергическая крапивница). В развитии хронической крапивницы имеют значение также функциональные нарушения центральной и вегетативной нервной системы.
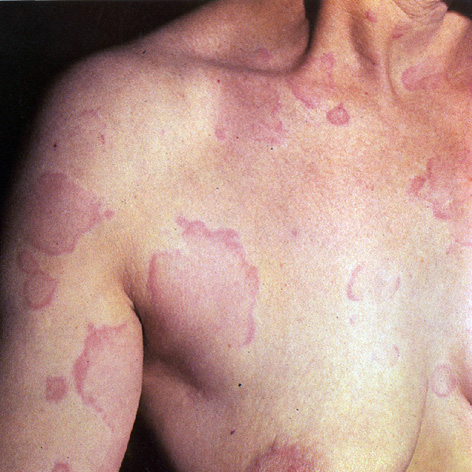
Клиническая картина. Острая крапивница характеризуется внезапным началом, сильным зудом и появлением уртикарных высыпаний бледно-розового или фарфорового цвета разной величины и различной локализации. Форма волдырей чаще округлая, реже удлиненная, они склонны к слиянию, иногда в обширные зоны и с массивным отеком не только дермы, но и гиподермы – так называемая гигантская крапивница. При этом нарушается общее состояние больного: повышается температура тела, появляются недомогание, озноб, боли в суставах (крапивная лихорадка). Отличительной особенностью волдырей является их эфемерность, в результате чего каждый элемент обычно существует лишь несколько часов и исчезает бесследно. Возможно поражение слизистых оболочек губ, языка, мягкого неба. Поражение дыхательных путей (гортани, бронхов) проявляется затруднением дыхания и приступообразным кашлем, при быстро нарастающем отеке создается угроза асфиксии – отек Квинке. Острая крапивница продолжается от нескольких дней и недель до 6 месяцев.
Вариантами острой крапивницы являются солнечная и холодовая крапивницы. В основе развития солнечной крапивницы лежат нарушения порфиринового обмена при заболеваниях печени. Порфирины обусловливают фотосенсибилизацию, в связи с чем после длительного пребывания на солнце в весенне-летний период на открытых участках кожи (лице, груди, конечностях) появляется уртикарная сыпь. Развитие холодовой крапивницы связывают с накоплением криоглобулинов, обладающих свойствами антител. Уртикарные высыпания появляются при пребывании на холоде и исчезают в тепле.
Хроническая рецидивирующая крапивница отличается длительным, более 6 месяцев, рецидивирующим течением с разным количеством волдырей, с различными по продолжительности ремиссиями. Волдыри локализуются на любых участках кожного покрова, их появление может сопровождаться температурной реакцией, недомоганиями, артралгиями. Мучительный зуд может обусловить развитие бессонницы, невротических расстройств.
Лечение. При острой крапивнице необходимы мероприятия по удалению антигена (сорбенты- активированный уголь, лактофильтруми др.; обильное питье и др.), назначают антигистаминные препараты внутрь или парентерально (тавегил, цетиризин, супрастин). Тяжелый приступ крапивницы купируют 0,1% раствором адреналина 1,0 мл подкожно или введением кортикостероидных гормонов. При упорном и тяжелом течении крапивницы применяют кортикостероиды (преднизолон, целестон и др.) в режиме постепенного уменьшения дозы или используют кортикостероиды пролонгированного действия (дипроспан 2,0 мл внутримышечно, 1 раз в 14 дней). Наружно назначают топические стероиды. Применяют биологические препараты- анти IgЕ- ксолар. При хронической рецидивирующей крапивнице проводят тщательное обследование больного для выявления очагов хронической инфекции и заболеваний внутренних органов, поддерживающих существование крапивницы, при этом также большое значение имеет диета, рациональный режим труда и отдыха. В лечебный комплекс при солнечной крапивнице включают –фотозащитные кремы.
Эффективным помощником при лечении крапивниц станет Крем «Ла-Кри» для чувствительной кожи.
Средство предназначено для снятия симптомов повышенной чувствительности и воспалительных проявлений на коже – покраснения, раздражения, зуда, высыпаний и шелушения. Крем эффективен для снятия зуда после укусов насекомых и ожогов растений.
- Экстракты череды и солодки обладают противовоспалительными свойствами, оказывают противозудный эффект, снимают покраснение и шелушение кожи;
- Экстракт фиалки и бисаболол (действующее вещество ромашки) обладают противовоспалительным и успокаивающим действием;
- Пантенол и масло авокадо оказывают регенерирующее и смягчающее действие, питают и увлажняют кожу;
- Экстракт грецкого ореха оказывает противомикробное, противовоспалительное и заживляющее действие.
Клинические исследования
Крем «Ла-Кри» для чувствительной кожи и крем «Ла-Кри» для сухой кожи рекомендованы Санкт-Петербургским отделением Союза педиатров России.
Проведенное компанией «Вертекс» клиническое исследование доказывает высокую эффективность, безопасность и переносимость продукции ТМ «Ла-Кри» для ежедневного ухода за кожей ребенка с легкой и средней формой атопического дерматита и в период ремиссии, сопровождающегося снижением качества жизни больных. В результате терапии отмечено снижение активности воспалительного процесса, уменьшение сухости, зуда и шелушения.
Источники:
- Б.А. Шамов, И.Г. Сафиуллина, А.Б. Бешимова, Т.Б. Шамов, Дифференциальная диагностика атопического дерматита, журнал Практическая медицина, 2011
- Фокина Р.А., Атопический дерматит: этапы развития классификационных форм, Сибирский медицинский журнал, 2007
- А.Н. Пампура, А.А. Чусляева, Современные подходы к терапии атопического дерматита у детей
Читайте также
Раздражение на коже – один из самых частых спутников пищевой и контактной аллергии.